Plama bogată în trombocite (PRP) este utilizată pe scară largă în ortopedie, dar există încă dezbateri aprinse.Prin urmare, „Grupul de lucru pentru regenerarea țesuturilor clinice” german al Societății Germane de Ortopedie și Traumă a efectuat un sondaj pentru a ajunge la un consens asupra potențialului terapeutic actual al PRP.
Aplicațiile PRP terapeutice sunt considerate utile (89%) și pot fi mai importante în viitor (90%).Cele mai frecvente indicații sunt boala tendonului (77%), osteoartrita (OA) (68%), leziunile musculare (57%) și leziunile cartilajului (51%).S-a ajuns la un consens în declarația din 16/31.Aplicarea PRP în osteoartrita precoce a genunchiului (Kellgren Lawrence II) este considerată potențial utilă, precum și pentru bolile acute și cronice ale tendonului.Pentru leziunile cronice (cartilaj, tendoane), injecțiile multiple (2-4) sunt mai recomandabile decât injecțiile unice.Cu toate acestea, nu există suficiente date privind intervalul de timp dintre injecții.Se recomandă cu tărie standardizarea pregătirii, aplicării, frecvenței și stabilirii indicațiilor pentru PRP.
Plama bogată în trombocite (PRP) este utilizată pe scară largă în medicina regenerativă, în special în medicina sportivă ortopedică.Cercetările științifice de bază au arătat că PRP are multe efecte pozitive asupra multor celule ale sistemului musculo-scheletic, cum ar fi condrocitele, celulele tendinoase sau celulele musculare, atât in vitro, cât și in vivo.Cu toate acestea, calitatea literaturii existente este încă limitată, inclusiv știința de bază și cercetarea clinică.Prin urmare, în cercetarea clinică, efectul nu este la fel de bun ca cercetarea științifică de bază.
Există multe motive posibile.În primul rând, există mai multe metode de preparare (în prezent peste 25 de sisteme diferite disponibile comercial) pentru a obține factori de creștere derivați de trombocite, dar produsul final PRP este compus din compozițiile lor eterogene și eforturile lor minuțioase.De exemplu, diferite metode de preparare a PRP prezintă efecte diferite asupra condrocitelor articulare.În plus, datorită faptului că parametrii de bază precum compoziția sângelui (globule roșii, globule albe și trombocite) nu au fost încă raportați în fiecare studiu, este nevoie urgentă de raportare standardizată a acestor factori.Produsul final PRP are, de asemenea, diferențe individuale semnificative.Ceea ce complică problema este că doza, timpul și cantitatea aplicațiilor PRP nu au fost standardizate și nu au fost studiate pe deplin în cercetarea științifică de bază.În acest sens, cererea pentru formulări standardizate de factor de creștere derivat din trombocite este evidentă, ceea ce va permite testarea științifică de bază standardizată a efectelor diferiților parametri, cum ar fi formularea PRP, volumul de injectare PRP și timpul de injectare.În plus, utilizarea clasificărilor pentru a descrie mai bine produsele PRP utilizate ar trebui să fie obligatorie.Unii autori au propus diferite sisteme de clasificare, printre care Mishra (număr de trombocite, prezența globulelor albe, activare) și Dohan Ellenfest (număr de trombocite, număr de globule albe, prezență de fibrinogen), Delong (număr de trombocite, activarea unghiilor, w ^ Numărul de celule sanguine Haide; clasificarea PAW) și Mautner (Numărul de trombocite, prezența de eucocite mari, prezența celulelor sanguine marcate cu R și utilizarea activării unghiilor; clasificarea PLRA) 。 Magalon și colab.Clasificarea DEPA propusă implică injectarea de OSE trombocitar, eficiența producției, securitatea PRP și activarea acestuia.Harrison şi colab.A fost publicat un alt sistem de clasificare cuprinzător, incluzând metodele de activare utilizate, volumul total utilizat, frecvența administrării și subcategoriile activate, concentrația trombocitelor și tehnicile de preparare, precum și numărul mediu general și intervalul (scăzut ridicat) numărul de globule albe (neutrofile, limfocite și monocite) pentru trombocite, globule roșii și clasificări.Cea mai recentă clasificare vine de la Kon et al.Pe baza consensului experților, cei mai importanți factori sunt descriși ca compoziția trombocitelor (concentrația trombocitară și raportul concentrației), puritatea (prezența globulelor roșii/globulelor albe) și activarea (endogenă/exogenă, adăugarea de calciu).
Utilizarea multor indicatori pentru PRP a fost discutată pe scară largă, cum ar fi faptul că tratamentul bolii tendonului a fost descris în studii clinice cu privire la diferite locații [cu rezultate pozitive și negative concomitente].Prin urmare, este adesea imposibil să se obțină dovezi concludente din literatură.Acest lucru face, de asemenea, dificil ca terapia PRP să fie inclusă în diferite ghiduri.Datorită numeroaselor probleme nerezolvate legate de utilizarea PRP, principiul fundamental al acestui articol este de a prezenta opiniile experților din „Grupul de lucru pentru regenerarea țesuturilor clinice” germane al Societății Germane de Ortopedie și Traumă (DGOU) cu privire la utilizarea și viitorul de PRP.
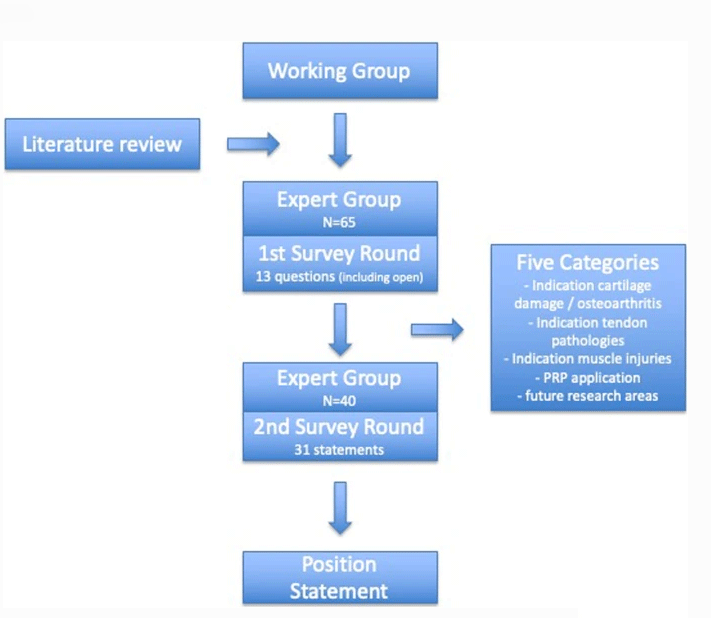
Metodă
Grupul de lucru german „Clinical Tissue Regeneration Working Group” este compus din 95 de membri, fiecare fiind specializat în chirurgie ortopedică și regenerare tisulară (toți medicii sau medicii, fără kinetoterapeuți sau oameni de știință în exerciții fizice).Un grup de lucru format din 5 persoane (evaluare oarbă) este responsabil de promovarea anchetei.După revizuirea literaturii existente, grupul de lucru a pregătit informații potențiale care ar putea fi incluse în prima rundă de investigație.Primul sondaj a fost realizat în aprilie 2018, acoperind 13 întrebări și aspecte generale ale aplicației PRP, inclusiv întrebări închise și deschise, și încurajând experții să propună proiecte sau modificări ulterioare.Pe baza acestor răspunsuri, în noiembrie 2018 a fost elaborată și desfășurată o a doua rundă de sondaj, cu un total de 31 de întrebări închise în 5 categorii diferite: indicații pentru leziuni ale cartilajului și osteoartrita (OA), indicații pentru patologia tendonului, indicații pentru leziunea musculară , aplicarea PRP și domeniile viitoare de cercetare.
Printr-un sondaj online (Survey Monkey, SUA), s-a ajuns la un acord care să permită respondenților să evalueze dacă proiectul ar trebui inclus în cerințele minime de raportare și să ofere cinci scale posibile de răspuns pe Likert: „Foarte de acord”;De acord;Nici de acord, nici împotrivă;Dezacord sau total dezacord.Sondajul a fost pilotat de trei experți privind validitatea facială, înțelegerea și acceptabilitatea, iar rezultatele au fost ușor modificate.În prima rundă au participat un total de 65 de experți, în timp ce în runda a doua au participat un total de 40 de experți.Pentru a doua rundă de consens, definiția a priori prevede că dacă peste 75% dintre respondenți sunt de acord, proiectul va fi inclus în documentul final de consens, iar mai puțin de 20% dintre respondenți nu sunt de acord.75% dintre participanți sunt de acord că este cea mai frecvent specificată decizie de consens, care a fost utilizată în studiul nostru.
Rezultat
În prima rundă, 89% dintre oameni au răspuns că aplicația PRP este utilă, iar 90% dintre oameni cred că PRP va fi mai important în viitor.Majoritatea membrilor sunt familiarizați cu știința de bază și cercetarea clinică, dar doar 58% dintre membri folosesc PRP în practica lor zilnică.Cele mai frecvente motive pentru care nu se utilizează PRP sunt lipsa unui mediu adecvat, cum ar fi spitalele universitare (41%), costisitoare (19%), consumatoare de timp (19%) sau dovezi științifice insuficiente (33%).Cele mai frecvente indicații pentru utilizarea PRP sunt boala tendonului (77%), OA (68%), leziunea musculară (57%) și leziunea cartilajului (51%), care este baza pentru a doua rundă de investigație.Indicația pentru utilizarea intraoperatorie a PRP apare împreună cu repararea cartilajului 18% și repararea tendonului 32%.Alte indicații se văd la 14%.Doar 9% dintre oameni au declarat că PRP nu are utilizare clinică.Injecția de PRP este uneori utilizată în combinație cu acid hialuronic (11%).Pe lângă PRP, experții au injectat și anestezice locale (65%), cortizon (72%), acid hialuronic (84%) și Traumel/Zeel (28%).În plus, experții au afirmat în mod covârșitor nevoia de mai multe cercetări clinice privind aplicarea PRP (76%) și necesitatea unei standardizări mai bune (formulare 70%, indicații 56%, sincronizare 53%, frecvența injectării 53%).Pentru informații detaliate despre prima rundă, vă rugăm să consultați anexă.Experții au afirmat în mod covârșitor că este nevoie de mai multe cercetări clinice privind aplicarea PRP (76%) și trebuie realizată o mai bună standardizare (formulare 70%, indicații 56%, sincronizare 53%, frecvența injectării 53%).Pentru informații detaliate despre prima rundă, vă rugăm să consultați anexă.Experții au afirmat în mod covârșitor că este nevoie de mai multe cercetări clinice privind aplicarea PRP (76%) și trebuie realizată o mai bună standardizare (formulare 70%, indicații 56%, sincronizare 53%, frecvența injectării 53%).
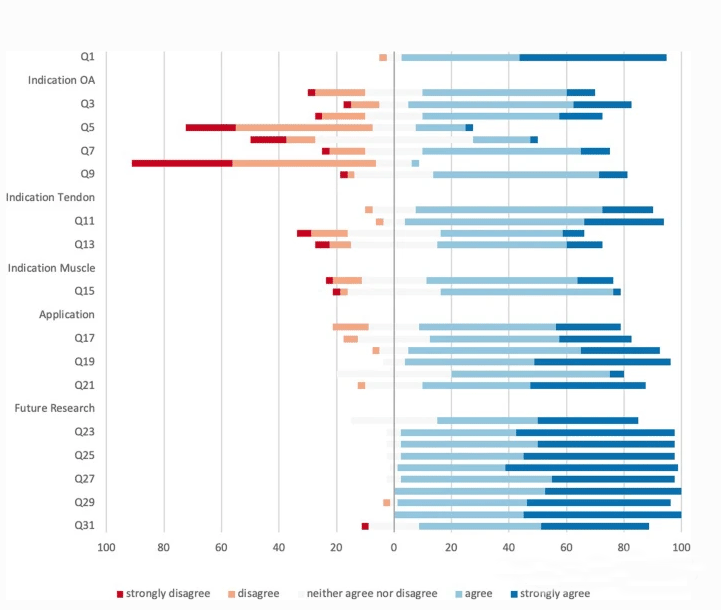
Pe baza acestor răspunsuri, a doua rundă se concentrează mai mult pe subiectul de cel mai mare interes.S-a ajuns la un consens în declarația din 16/31.De asemenea, arată zone în care există mai puțin consens, mai ales în domeniul indicațiilor.Oamenii sunt în general de acord (92%) că există diferențe semnificative în diferitele indicații ale aplicării PRP (cum ar fi OA, boala tendonului, leziunea musculară etc.).
[Diagrama cu bare oblice stivuite reprezintă subdiviziunea nivelului convenit în a doua rundă de anchetă (31 de întrebări (Q1 - Q31)), care arată bine zonele de dezacord.
Bara din partea stângă a axei Y indică dezacord, în timp ce bara din partea dreaptă indică acord.Cele mai multe dezacorduri apar în domeniul indicațiilor.]
Indicații pentru leziuni ale cartilajului și OA
Există un acord general (77,5%) că PRP poate fi utilizat pentru osteoartrita precoce a genunchiului [Kellgren Lawrence (KL) Nivel II].Pentru leziunile mai puțin severe ale cartilajului (KL Nivelul I) și etapele mai severe (KL Nivelul III și IV), nu există încă un consens cu privire la utilizarea PRP în timpul sau după intervenția chirurgicală de regenerare a cartilajului, deși 67,5% dintre experți consideră că acesta este un domeniu promițător. .
Indicații pentru leziuni ale tendonului
În cadrul sondajului, experții au reprezentat marea majoritate (82,5% și 80%) că utilizarea PRP este utilă în bolile acute și cronice ale tendonului.În cazul reparării coafei rotatorilor, 50% dintre experți consideră că aplicarea intraoperatorie a PRP poate fi utilă, dar 17,5% dintre experți sunt de părere contrară.Un număr similar de experți (57,5%) consideră că PRP are un rol pozitiv în tratamentul postoperator după repararea tendonului.
Indicație de leziune musculară
Dar nu s-a găsit un consens cu privire la utilizarea PRP pentru tratamentul leziunilor musculare acute sau cronice (cum ar fi un consens de peste 75%).
Aspecte practice ale aplicației PRP
Există trei afirmații asupra cărora se poate conveni:
(1) Leziunile cronice necesită mai mult de o injecție de PRP
(2) Informații insuficiente cu privire la intervalul optim de timp dintre injecții (nu s-a găsit un consens asupra intervalelor săptămânale)
(3) Variabilitatea diferitelor formulări de PRP poate juca un rol important în efectele lor biologice
Domenii de cercetare viitoare
Producția de PRP trebuie să fie mai bine standardizată (95% consistență) și aplicarea sa clinică (cum ar fi frecvența injectării, timpul de aplicare, indicațiile clinice).Chiar și în domenii precum tratamentul OA, unde se pare că există date clinice bune, membrii experților cred că există încă o mare nevoie de cercetare științifică și clinică de bază.Acest lucru este valabil și pentru alte indicații.
Discuta
Rezultatele cercetării indică faptul că există încă dezbateri pe scară largă cu privire la aplicarea PRP în ortopedie, chiar și în grupurile naționale de experți.Din 31 de discursuri, doar 16 au ajuns la un consens comun.Există cel mai mare consens în domeniul cercetărilor viitoare, ceea ce indică o nevoie puternică de a genera dovezi extinse prin realizarea multor studii viitoare diferite.În acest sens, evaluarea critică a dovezilor disponibile de către grupurile de lucru de experți este o modalitate de a îmbunătăți cunoștințele medicale.
Indicații pentru OA și leziuni ale cartilajului
Conform literaturii actuale, PRP poate fi potrivit pentru OA precoce și moderată.Dovezi recente sugerează că injectarea intra-articulară de PRP poate îmbunătăți simptomele pacientului, indiferent de gradul de deteriorare a cartilajului, dar există de obicei o lipsă de analiză bună a subgrupurilor bazată pe clasificarea Kellgren și Lawrence.În acest sens, din cauza datelor insuficiente disponibile, experții nu recomandă în prezent utilizarea PRP pentru nivelul KL 4. PRP are și potențialul de a îmbunătăți funcția articulației genunchiului, posibil prin reducerea reacțiilor inflamatorii și încetinirea procesului de remodelare degenerativă a cartilajului articular.PRP obține de obicei rezultate mai bune la bărbați, tineri, pacienți cu niveluri mai scăzute de afectare a cartilajului și indice de masă corporală (IMC).
Atunci când se interpretează datele clinice publicate, compoziția PRP pare să fie un parametru cheie.Datorită efectului citotoxic demonstrat al plasmei bogate în globule albe asupra celulelor sinoviale in vitro, LP-PRP este recomandat în principal pentru aplicare intraarticulară.Într-un studiu științific de bază recent, efectele celulelor albe sărace din sânge (LP) și ale celulelor albe bogate din sânge (LR) PRP asupra dezvoltării OA au fost comparate într-un model de șoarece după meniscectomie.LP-PRP a arătat performanțe superioare în păstrarea volumului cartilajului în comparație cu LR-PRP.O meta-analiză recentă a studiilor controlate randomizate a constatat că PRP a avut rezultate mai bune în comparație cu acidul hialuronic (HA), iar analiza de subgrup a arătat că LP-PRP a avut rezultate mai bune decât LR-PRP.Cu toate acestea, nu a existat o comparație directă între LR - și LP-PRP, ceea ce a făcut necesare cercetări suplimentare.De fapt, cel mai mare studiu care compară LR-PRP cu HA arată că LR-PRP nu are efecte adverse.În plus, un studiu clinic care a comparat LR-PRP și LP-PRP direct nu a arătat nicio diferență clinică în rezultate după 12 luni.LR-PRP conține mai multe molecule proinflamatorii și concentrații mai mari de factori de creștere, dar conține și concentrații mai mari de citokine antiinflamatorii, cum ar fi antagoniștii receptorilor de interleukină-1 (IL1-Ra).Studii recente au descris procesul de „regenerare inflamatorie” a globulelor albe care secretă citokine proinflamatorii și antiinflamatorii, demonstrând un impact pozitiv asupra regenerării tisulare.Sunt necesare studii clinice suplimentare cu design prospectiv randomizat pentru a determina producția optimă sau compoziția formulării PRP și protocolul ideal de aplicare în OA.
Prin urmare, unii sugerează că HA și PRP pot fi metode de tratament superioare pentru pacienții cu OA ușoară și IMC scăzut.Evaluări sistematice recente au arătat că PRP are un efect terapeutic mai bun în comparație cu HA.Cu toate acestea, punctele deschise propuse în unanimitate includ necesitatea pregătirii PRP standardizate, ratele de aplicare și necesitatea unor studii clinice randomizate suplimentare cu o calitate ridicată a apei.Prin urmare, recomandările și liniile directoare oficiale în prezent sunt adesea neconcludente în susținerea sau împotriva utilizării osteoartritei genunchiului.Pe scurt, pe baza dovezilor actuale, diferite scheme de pregătire limitează variabilitatea metodologică mare, iar PRP poate duce la ameliorarea durerii în OA uşoară până la moderată.Grupul de experți nu recomandă utilizarea PRP în situații severe de OA.Studii mai recente au arătat că PRP contribuie și la efectul placebo, în special în tratamentul OA sau epicondilitei laterale.Injecția cu PRP poate fi doar o parte a strategiei generale de tratament pentru a aborda problemele biologice ale OA.Pe lângă alți factori importanți, cum ar fi pierderea în greutate, corectarea luxațiilor, antrenamentul muscular și genunchierele, poate ajuta la atenuarea durerii și poate aduce rezultate mai bune pacienților.
Rolul PRP în chirurgia regenerativă a cartilajului este un alt domeniu larg dezbătut.Deși cercetările științifice de bază au arătat un impact pozitiv asupra condrocitelor, dovezile clinice pentru utilizarea PRP în timpul intervențiilor chirurgicale, intervenției chirurgicale de regenerare a cartilajului sau etapelor de reabilitare sunt încă insuficiente, reflectând constatările noastre.În plus, momentul optim pentru tratamentul postoperator cu PRP este încă incert.Dar majoritatea experților sunt de acord că PRP poate ajuta la promovarea regenerării biologice a cartilajului.În rezumat, rezultatele actuale ale judecății critice sugerează că este necesară o evaluare suplimentară a rolului potențial al PRP în chirurgia regenerativă a cartilajului.
Indicații pentru leziuni ale tendonului
Utilizarea PRP pentru tratamentul tendinozei este un subiect controversat în literatură.O revizuire a cercetării științifice de bază indică faptul că PRP are efecte pozitive in vitro (cum ar fi creșterea proliferării celulelor tendonului, promovarea efectelor anabolice, cum ar fi creșterea producției de colagen) și in vivo (creșterea vindecării tendonului).În practica clinică, multe studii au arătat că tratamentul cu PRP are atât efecte pozitive, cât și niciun efect asupra diferitelor boli tendinoase acute și cronice.De exemplu, o revizuire sistematică recentă a subliniat rezultatele controversate ale aplicării PRP în diferite leziuni ale tendonului, având în principal un impact pozitiv asupra leziunilor tendonului lateral al cotului și leziunilor tendonului rotulian, dar nu și asupra leziunilor tendonului lui Ahile sau ale manșetei rotatorilor.Marea majoritate a înregistrărilor RCT chirurgicale nu au efecte benefice și încă nu există dovezi concludente ale aplicării sale conservatoare în bolile manșetei rotatorilor.Pentru epicondilita externă, meta-analiza actuală arată că corticosteroizii au un efect pozitiv pe termen scurt, dar efectul pe termen lung al PRP este superior.Pe baza dovezilor actuale, tendinoza patelară și laterală a cotului s-au ameliorat după tratamentul cu PRP, în timp ce tendonul lui Ahile și coafa rotatorilor nu par să beneficieze de aplicarea PRP.Prin urmare, un consens recent al Comitetului de știință de bază ESSKA a concluzionat că în prezent nu există un consens cu privire la utilizarea PRP pentru tratamentul tendinozei.În ciuda controverselor din literatură, așa cum arată cercetările recente și evaluările sistematice, PRP are un rol pozitiv în tratarea bolilor de tendon atât din perspective științifice de bază, cât și din perspectiva clinică.Mai ales având în vedere potențialele efecte secundare ale corticosteroizilor atunci când se utilizează boli ale tendonului.Rezultatele acestui sondaj indică faptul că viziunea actuală a Germaniei este că PRP poate fi utilizat pentru a trata bolile acute și cronice ale tendonului.
Indicație de leziune musculară
Mai controversată este utilizarea PRP pentru a trata leziunile musculare, care este una dintre cele mai frecvente leziuni în sporturile profesioniste, rezultând aproximativ 30% din zilele libere.PRP oferă posibilitatea de a îmbunătăți vindecarea biologică și de a accelera ratele de exerciții de recuperare, care a primit o atenție din ce în ce mai mare în ultimii câțiva ani.Deși 57% dintre răspunsurile date în prima rundă au enumerat leziunea musculară ca fiind cea mai frecventă indicație pentru utilizarea PRP, există încă o lipsă de cunoștințe științifice solide.Mai multe studii in vitro au observat beneficiile potențiale ale PRP în leziunile musculare.Accelerarea activității celulelor satelit, creșterea diametrului fibrilei regenerate, stimularea miogenezei și creșterea activității MyoD și miostatinei au fost toate bine testate.Informații suplimentare despre Mazoka și colab.O creștere a concentrației factorilor de creștere cum ar fi HGF, FGF și EGF a fost observată în PRP-LP.Tsai și colab.a subliniat aceste constatări.În plus față de demonstrarea exprimării crescute a proteinei a ciclinei A2, ciclinei B1, cdk2 și PCNA, se dovedește că vitalitatea celulelor musculare scheletice și proliferarea celulară sunt crescute prin transferul celulelor din faza G1 în faza S1 și G2&M.O revizuire sistematică recentă a rezumat contextul științific actual după cum urmează: (1) În majoritatea studiilor, tratamentul cu PRP a crescut proliferarea celulelor musculare, exprimarea factorului de creștere (cum ar fi PDGF-A/B și VEGF), recrutarea globulelor albe și angiogeneza în mușchi. comparativ cu modelul grupului de control;(2) Tehnologia de preparare a PRP este încă inconsecventă în cercetarea literaturii științifice de bază;(3) Dovezile din cercetarea științifică de bază in vitro și in vivo sugerează că PRP poate servi ca metodă de tratament eficientă care poate accelera procesul de vindecare a leziunilor musculare în comparație cu grupul de control, pe baza efectelor observate la nivel celular și tisular în grupul de tratament.
Deși un studiu retrospectiv a descris vindecarea completă și a considerat că timpul în afara locului nu a avut un avantaj semnificativ, Bubnov și colab.Într-un studiu de cohortă pe 30 de sportivi, s-a observat că durerea a fost redusă și viteza de recuperare din competiție a fost accelerată semnificativ.Hamid şi colab.Într-un studiu randomizat controlat (RCT) care a comparat infiltrarea PRP cu regimurile de tratament conservatoare, a fost descrisă o recuperare semnificativ mai rapidă din competiție.Singurul RCT multicentric dublu-orb a inclus leziunea ischio-coarbei la sportivi (n=80) și nu a fost observată nicio infiltrare placebo semnificativă în comparație cu PRP.Principiile biologice promițătoare, constatările preclinice pozitive și experiența clinică timpurie de succes cu injectarea PRP menționate mai sus nu au fost confirmate de RCT recent la nivel înalt.Consensul actual dintre membrii GOTS a evaluat terapiile conservatoare pentru leziunile musculare și a concluzionat că în prezent nu există dovezi clare că injecția intramusculară poate fi utilizată pentru a trata leziunile musculare.Acest lucru este în concordanță cu rezultatele noastre și nu există un consens cu privire la utilizarea PRP în tratamentul leziunilor musculare.Sunt necesare urgent cercetări suplimentare privind doza, timpul și frecvența PRP în leziunile musculare.În comparație cu leziunea cartilajului, în leziunea musculară, utilizarea algoritmilor de tratament, în special PRP, poate fi legată de nivelul și durata leziunii, făcând distincție între implicarea diametrului muscular lezat și posibila leziune a tendonului sau leziunea prin avulsiune.
Domeniul de aplicare al PRP este unul dintre domeniile cel mai frecvent discutate, iar lipsa standardizării este în prezent una dintre principalele probleme în studiile clinice.Majoritatea experților nu au observat nicio creștere a utilizării PRP, cu toate acestea, unele studii au arătat că utilizarea suplimentară a acidului hialuronic poate fi comparată cu utilizarea unică a PRP pentru OA.Consensul este că injecțiile multiple ar trebui făcute pentru bolile cronice, iar domeniul OA susține această sugestie, unde injecțiile multiple sunt mai eficiente decât injecțiile unice.Cercetarea științifică de bază explorează relația doză-efect a PRP, dar aceste rezultate trebuie încă transferate în cercetarea clinică.Concentrația optimă de PRP nu a fost încă determinată, iar cercetările au arătat că concentrațiile mai mari pot avea efecte negative.În mod similar, impactul celulelor albe din sânge depinde de indicație, iar unele indicații necesită PRP cu globule albe sărace.Variabilitatea compoziției individuale a PRP joacă un rol important în impactul PRP.
Domenii de cercetare viitoare
Se convine în unanimitate că, conform publicațiilor recente, mai multe cercetări asupra PRP sunt necesare în viitor.Una dintre principalele probleme este că formulările PRP trebuie să fie mai bine standardizate (cu 95% consistență).Un posibil aspect al atingerii acestui obiectiv poate fi agregarea trombocitelor pentru a obține volume mai mari, ceea ce este mai standardizat.În plus, nu sunt cunoscuți diferiți parametri pentru aplicarea clinică, cum ar fi câte injecții trebuie utilizate, timpul dintre injecții și doza de PRP.Numai în acest fel poate fi posibil să se efectueze cercetări la nivel înalt și să se evalueze care indicații sunt cele mai potrivite pentru utilizarea PRP, făcând necesară cercetarea științifică și clinică de bază, de preferință studii controlate randomizate.Deși s-a ajuns la un consens că PRP poate juca un rol important în viitor, se pare că acum este nevoie de mai multe cercetări experimentale și clinice.
Delimitare
O posibilă limitare a încercării acestui sondaj de a aborda subiectul larg dezbătut al aplicării PRP este caracteristicile sale etnice.Disponibilitatea PRP și diferențele de țară în rambursare pot afecta rezultatele și aspectele de reglementare.În plus, consensul nu este multidisciplinar și include doar opiniile medicilor ortopedici.Cu toate acestea, acest lucru poate fi văzut și ca un avantaj, deoarece este singurul grup care implementează și supraveghează în mod activ terapia prin injectare cu PRP.În plus, sondajul efectuat are o calitate metodologică diferită față de procesul Delphi executat strict.Avantajul este un consens format dintr-un grup de medici profesioniști ortopedici cu vaste cunoștințe profesionale în domeniile lor respective din perspectivele științei de bază și ale practicii clinice.
Recomandare
Pe baza consensului a cel puțin 75% dintre experții participanți, ajungeți la un consens asupra următoarelor puncte:
OA și leziuni ale cartilajului: aplicarea osteoartritei ușoare a genunchiului (gradul KL II) poate fi utilă
Patologia tendonului: aplicarea bolilor acute și cronice ale tendonului poate fi utilă
Sugestie practică: Pentru leziunile cronice (cartilaj, tendoane), injecțiile multiple (2-4) la intervale sunt mai recomandabile decât o singură injecție.
Cu toate acestea, nu există date suficiente cu privire la intervalul de timp dintre injecții unice.
Cercetări viitoare: se recomandă cu tărie standardizarea producției, pregătirii, aplicării, frecvenței și intervalului de indicații al PRP.Sunt necesare cercetări de bază și clinice suplimentare.
Concluzie
Consensul general este că există diferențe în diferitele indicații ale aplicării PRP și există încă o incertitudine semnificativă în standardizarea programului PRP în sine, în special pentru diferite indicații.Aplicarea PRP în osteoartrita precoce a genunchiului (KL grad II) și în bolile acute și cronice ale tendonului poate fi utilă.Pentru leziunile cronice (cartilaj și tendon), injecțiile multiple interval (2-4) sunt mai recomandabile decât injecțiile unice, dar există date insuficiente privind intervalul de timp dintre injecții unice.O problemă majoră este variabilitatea compoziției individuale a PRP, care joacă un rol important în rolul PRP.Prin urmare, producția de PRP trebuie să fie mai bine standardizată, precum și parametrii clinici precum frecvența injectării și timpul dintre injectare și indicațiile precise.Chiar și pentru OA, care reprezintă în prezent cel mai bun domeniu de cercetare pentru aplicarea PRP, este nevoie de mai multe cercetări științifice și clinice de bază, precum și alte indicații propuse.
(Conținutul acestui articol este retipărit și nu oferim nicio garanție expresă sau implicită pentru acuratețea, fiabilitatea sau completitudinea conținutului conținutului acestui articol și nu suntem responsabili pentru opiniile acestui articol, vă rugăm să înțelegeți.)
Ora postării: 24-mai-2023